糖尿病は、すい臓で作り出されるホルモンであるインスリンの働きが低下することが原因で起こります。
糖分を含む食べ物は、唾液や消化酵素でブドウ糖に分解され、小腸から血液中に吸収されます。
食事によって、血液中のブドウ糖が増えると、すい臓からインスリンが分泌され、血液中のブドウ糖が筋肉などの細胞に送り込まれ、身体活動のエネルギーとして利用されます。
このインスリンの作用が不足すると、ブドウ糖を利用できなくなり、血液中のブドウ糖濃度「血糖値」が高くなります。
これを高血糖といい、この状態が継続してしまうのが糖尿病です。
インスリンの作用が不足してしまう原因としては、
- 1.すい臓からのインスリンの分泌量が低下する。(インスリン分泌低下)
- 2.肝臓や筋肉などの組織でインスリンの作用が効きにくくなる。(インスリン抵抗性の発現)
の主に2つが考えられます。
これらは、遺伝などの体質以外にも、運動不足や食べすぎ、肥満といった生活習慣の乱れが原因で引き起こされると考えられています。
また、一度高血糖がおこると、血液中に存在する大量のブドウ糖がすい臓を障害してしまうため、さらにインスリンの作用が低下し、高血糖がさらなる高血糖を呼ぶという悪循環に陥ります。これを糖毒性といいます。
このため、高血糖をそのまま放っておくとますます糖尿病が悪化し、様々な合併症を進行させてしまうことになってしまうのです。
厚生労働省の「2011年 国民健康・栄養調査報告」で、糖尿病が強く疑われる人や可能性を否定できない「予備軍」が合わせて27.1%と推計され、国民の4人に1人以上が糖尿病かその予備軍であることが明らかになっています。
またその中の4割の方は、全くの未治療で放置されているという結果も明らかにされています。
糖尿病の歴史
そもそも、人類が糖尿病の存在を知ったのはいつ頃なのでしょうか?
紀元1世紀、ギリシャ人の医師アレタエウスは、とめどもなく口が渇き、頻尿・多尿となるこの疾患を「肉体と手足が尿中に溶出する病気」と記述しています。
栄養物が利用されず、まるで体がサイフォン(ギリシャ語でdiabetes)になり、密のように甘い(ラテン語でmellitus)尿が出て行くことから、「diabetes mellitus」(糖尿病)の名前がついた様です。
現在の糖尿病の治療薬である、インスリンが発見されるまでは、糖尿病患者は過酷な運命を背負っていました。発症すれば重症化する一方で、特に若年者では、診断後の余命がわずか1年足らずしかなかったとも言われています。
からだは糖をエネルギー源として取り込めない場合、脂肪細胞を分解して脂質を利用しようとしますが、副産物である酸性物質の「ケトン体」が血液中に増えてしまい、血液が極端に酸性に傾く「ケトアシドーシス」を引き起こします。
すると、全身の様々な器官の働きが低下し、その影響が脳まで達すると、昏睡状態(糖尿病昏睡)に陥り、死に至ってしまうのです。
延命治療が期待できる唯一の治療法は、米国の糖尿病研究者、フレデリック・マディソン・アレンが提唱した「飢餓療法」でした。
過剰な栄養分がからだに負担を与えて病態を悪化させるという考えに基づき、患者はぎりぎり生きていける限界まで摂取エネルギーを制限。飢餓療法はそれまで色々と試みられてきた治療法よりは有効でしたが、それでも通常2~3年、重症例では2~3ヶ月の延命効果しかありませんでした。厳格な飢餓療法を行えば、最悪の結果餓死してしまう。糖尿病昏睡で死ぬか、飢餓で死ぬか・・・。
インスリン発見以前の糖尿病患者の末路はこの2つしかなかったのです。
―インスリンの発見―
 1921年、カナダの若き医師バンディングが医学生のベストと一緒に研究し、インスリンを発見しました。
1921年、カナダの若き医師バンディングが医学生のベストと一緒に研究し、インスリンを発見しました。
こちらは、世界で初めてインスリンを使用した患者さんの写真です。
糖尿病で非常にやせたJ.L君は、インスリンを適切に利用し、劇的に症状が改善しました。
このように、インスリンはJ.L君の例でも明らかなように、患者さんの命を助けることができるすばらしい薬なのです。
それまで治療法がなかったために、かかるとすぐに亡くなるか、「骨と皮だけ」になっていた糖尿病患者さんが、インスリンの発見により、治療ができるようになりました。
インスリンは、世界中が待ちに待った発見だったので、人類への偉大な貢献として、発見後間もない1923年にノーベル賞が与えられました。
現代では、インスリン注射は針の恐怖や手間がかかるという点などから敬遠されがちですが、実は最も生理的で効果がある治療法であり、非常に貴重な存在なのです。
人類の先輩方の努力と苦悩のたまものがインスリンです。(発見後、まだ100年も経っていませんが、最近ではさらなる改良が進んでいます。)
どうぞ、インスリン注射を怖がらず、早期から適切な血糖コントロールを行い、健康な体を維持していきましょう。
 日本では歴史上、1027年の平安時代、源氏物語の主人公光源氏のモデルとなったといわれる藤原道真が糖尿病で亡くなったことが知られています。
日本では歴史上、1027年の平安時代、源氏物語の主人公光源氏のモデルとなったといわれる藤原道真が糖尿病で亡くなったことが知られています。
「喉が渇いて、水を多量に飲む」、「体が痩せて、体力がなくなった」、「背中に腫れ物が出来た」、「目が見えなくなった」という道真の症状が、藤原実資の日記「小右記」に書かれています。
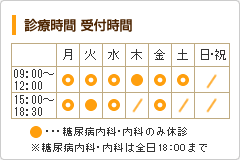
糖尿病の分類(日本糖尿病学会)
| 特徴 | 治療 | |
|---|---|---|
| 1型 糖尿病 |
すい臓のβ細胞(インスリンを分泌する細胞)の大部分が破壊され、インスリン分泌が殆ど(あるいは全く)なくなるタイプ | インスリン注射 食事・運動療法 |
| 2型 糖尿病 |
・インスリンの出方が少ないタイプ⇒インスリン分泌能が低下 | 食事・運動療法 経口血糖降下薬 |
| ・インスリンが利きにくいタイプ⇒インスリン抵抗性が増大 | インスリン注射 | |
| その他 糖尿病 |
・特定の遺伝子異常や膵炎、内分泌疾患、肝疾患、薬剤(ステロイドなど)による | 原因疾患の治療 食事・運動療法 インスリン注射 |
| 妊娠 糖尿病 |
・妊娠中に発症か、初めて発見された耐糖能異常 | 食事療法 インスリン注射 |
糖尿病の合併症
<糖尿病の3大合併症> *「し・め・じ」と覚えましょう*
| 1.神経(神経障害) | :し |
| 2.眼(網膜症) | :め <これらは細い血管の障害です> |
| 3.腎(腎症) | :じ |
1 糖尿病神経障害
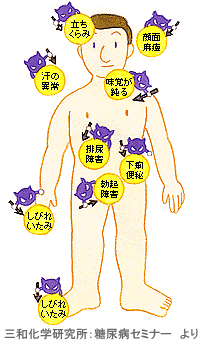 糖尿病による高血糖が続くと、体内の余分なブドウ糖のために細胞の活動メカニズムが狂い、神経細胞の中にソルビトールいう物質が蓄積され(ポリオール代謝異常)、やがて神経が障害されてしまいます。
糖尿病による高血糖が続くと、体内の余分なブドウ糖のために細胞の活動メカニズムが狂い、神経細胞の中にソルビトールいう物質が蓄積され(ポリオール代謝異常)、やがて神経が障害されてしまいます。
さらに、高血糖により細い血管(細小血管)の血流が悪くなり、神経細胞が必要としている酸素や栄養がいきわたらなくなることからも神経障害は起きてきます。
すでに糖尿病神経障害をお持ちの方は注意が必要です。
足の裏や指先、かかとの怪我ややけどを放置していると壊疽(足が腐ってしまう事)を起こす可能性があります。
足の怪我ができて腫れてくると、早い方で48時間で壊疽に進展すると言われています。
もしこのような症状があれば、直ぐに当院を受診してください。
このようにならないためには、毎日御自分の足をチェックし、清潔を保つことが大切です。
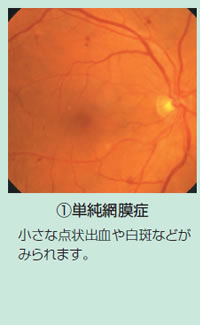
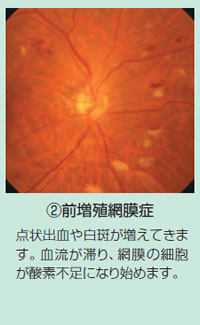
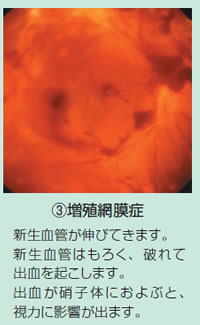
2 糖尿病性網膜症
眼の中には、網膜といううすい膜があり、ちょうどカメラのフィルムの役目を果たしています。
この網膜には、高血糖の影響を受けやすい細い血管が張り巡らされており、糖尿病ではこの血管が痛めつけられて特徴的な変化が現れてきます。
単純網膜症、増殖前網膜症、増殖網膜症という順番を経て進行します。
糖尿病網膜症の怖さは、自覚症状がないまま進行してしまうことです。
ある日突然、「目の中に煙のすすがたまったようだ」「真っ赤なカーテンがかすんで見える」などといった症状で眼科を受診されるころには、すでに病気はかなり進んでいて、失明も覚悟しなくてはならないことが少なくありません。
視覚障害者の方の5人に1人は糖尿病により失明された方です。
必ず、定期的に眼科で網膜症のチェックをしてもらう事が大切です。
3 糖尿病性腎症
腎臓は血液が運んできた体内の老廃物を、糸球体と呼ばれる最細血管塊が集まった組織でろ過し、尿として排出する重要な機能をもっています。
糖尿病性腎症は、高血糖により糸球体の最小血管が狭くなり、十分に老廃物をろ過できないために起こってきます。
糖尿病性腎症が進むと尿を作る機能が低下してしまい、最終的には人工腎臓によって腎臓の機能を代行する透析療法をしなければ、生命を維持することが出来ません。
透析療法は週3日間、3~4時間かけて血液を対外へ取り出し、ろ過する治療です。患者さんへの負担は大変大きく、生活の質を大変落としてしまいます。
糖尿病患者では、糖尿病性腎症による透析導入がとても増加しています。
現在、透析を受けている方の3割は糖尿病性腎症によるもので、透析導入原因のトップをしめているのです。
糖尿病性腎症は自覚症状のないまま、じわじわと進行していきます。
高血糖により糸球体機能が低下してくると健常では見られない蛋白尿が出現してきます。(GFR(糸球体ろ過率)も低下してきます。)
しかし、尿蛋白検査で陽性反応がでたり、体にむくみが出るなど、自覚症状が起こったときには、かなり腎症が進んだ状態で、治療も腎症の進行を遅らせることくらいしか出来なくなってしまうのです。
このため、出来るだけ早期に腎症を発見する必要があるのです。
早期の腎症を発見するためには、微量アルブミン尿検査が非常に有効です。
![]()
当院では定期的に検査致します。
定期的に血液・尿検査を行い、早期発見・適切な治療を行う事が腎不全まで進行させないためにもとても大切です。
<糖尿病性腎症の分類>
糖尿病性腎症はその症状や治療によっていくつかに分類されています。
| 病期 | 検査でわかること | 有効な治療法 | |
|---|---|---|---|
| 尿タンパク(アルビミン) | 腎機能 | ||
| 第1期 (腎症前期) |
正常 | 正常 | 血糖コントロール |
| 第2期 (早期腎症) |
微量アルビミン尿 | 正常 | 厳格な血糖コントロール 血圧コントロール |
| 第3期A (顕性腎症前期) |
持続性タンパク尿 | ほぼ正常 | 厳格な血糖コントロール 血圧コントロール、タンパク制限 |
| 第3期B (顕性腎症後期) |
持続性タンパク尿 | 低下 | 血圧コントロール 低タンパク食 |
| 第4期 (腎不全期) |
持続性タンパク尿 | 著明低下 | 血圧コントロール 低タンパク食、透析導入 |
| 第5期 (透析療法期) |
透析療法中 | 透析療法 腎移植 |
|
日本糖尿病学会:糖尿病治療ガイド 2013-2014 より
第2期までは前の状態に戻すことができますが、第3期以降は「悪化させない」ことはできても「戻す」ことはできなくなってきます。ですから、第2期(早期腎症)の段階で糖尿病性腎症であることを見つける必要が出てきます。
<大血管合併症> <大きい血管の障害です>
・脳卒中&心筋梗塞(動脈硬化性疾患)
日本人全体の死因の約30%を動脈硬化性疾患が占めます。
糖尿病がある人はこれら動脈硬化の発症が約2~3倍多いと言われています。
死因の大きな原因を占める動脈硬化性疾患を予防するためにも、糖尿病の治療が非常に大切であることが分かります。
大血管障害(脳卒中・心筋梗塞)を予防するためには、血糖コントロールだけでは不十分であり、糖尿病以外にも高血圧・高脂血症・肥満・喫煙といった危険因子の管理が非常に大切です。
これら、複数の危険因子を総合的に管理する、厳格な薬物治療を行うことで、動脈硬化性疾患の危険度は-53%と大幅に低下します。
動脈硬化性疾患の状況把握のために・・・
*頚動脈エコー*
頚動脈の動脈硬化は、メタボリックシンドロームをはじめとした動脈硬化性疾患の状況把握や、虚血性脳血管障害のみならず虚血性心疾患とも関連するため、血管障害のリスクを推測することができ、短時間で終わる無侵襲、簡便な検査です。
心筋梗塞や脳梗塞をおこす危険度を調べ、未然に予防するための検査です。
![]()
当院でも患者様の状態にあわせて、定期的に実施させていただきます。
*血圧脈波検査(ABI・PWV)*
下肢の血管の狭窄の有無と、足の血管の動脈硬化の程度(血管年齢)を調べる検査です。両手足の血圧を同時に測定することによって検査します。5~10分程度で終了します。
![]()
当院では随時検査を行っております。
<その他の合併症>
・骨粗しょう症
糖尿病に合併した骨粗しょう症では、骨折のリスクが極めて高い(1型糖尿病で6倍以上、2型糖尿病で2倍)と言われています。
また、特に腎機能が悪化している場合はさらにリスクが高くなります。
重要なことは、糖尿病では骨密度から推測される骨折リスクよりも、格段に骨折を起こしやすくなっている点です。
![]()
当院では整形外科を併設しているため、正確に骨密度を測定し、骨粗しょう症の予防と治療で、未然に骨折を防ぐことが可能です。
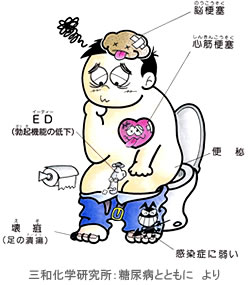 ・感染症
・感染症
糖尿病の方は、健常な人よりも感染症にかかりやすく、治りにくい。または重篤かする場合もあります。例えば・・・
・通常なら風邪ですむところが肺炎になる
・手術後の傷が治りにくい、出血が止まりにくい
特に、血糖値が高い人ほど感染症のトラブルが起こりやすい傾向にあります。
これは、高血糖により、ばい菌を殺してくれるはずの白血球の殺菌能力が低下することが原因と考えられます。
歯周病・呼吸器感染症(肺炎・肺結核)・尿路感染症(膀胱炎・腎盂腎炎)・
真菌感染症(足白癬(みずむし))・足潰瘍・足壊疽・菌血症など
糖尿病の診断
「糖尿病型」と判定される検査結果
- 随時血糖値が200mg/dl以上
- 空腹時血糖値が126mg/dl以上
- 75gブドウ糖負荷試験で2時間値が200mg/dl以上
- HbA1cが6.5%以上(NGSP値)
*75gブドウ糖負荷試験*
75gのブドウ糖を飲み、時間を追いながら血糖値を調べる検査です。
血糖値の変動から、糖尿病型・正常型・境界型の診断がつきます。
境界型の人は、今は大丈夫でも将来糖尿病を発病する可能性が高く。また、
糖尿病患者さんと同じくらい動脈硬化が進みやすいので、普段の食事や運動に気をつけるとともに、定期的に検査を受けるようにしましょう。
正常型でも、空腹時血糖が100mg/dl以上、または1時間値が180mg/dl以上の場合も同様です。
![]()
当院では随時検査を行っております。
血糖コントロールの指標と評価
| 指標 | 優 | 良 | 可 | 不可 | |
|---|---|---|---|---|---|
| 不十分 | 不良 | ||||
| HbA1c(NGSP)% HbA1c(JDS)% |
6.2未満 5.8未満 |
6.2~6.8 5.8~6.4 |
6.9~7.3 6.5~6.9 |
7.4~8.3 7.0~7.9 |
8.4以上 8.0以上 |
| 空腹時血糖値 mg/dl |
80~110未満 | 110~130未満 | 130~160未満 | 160以上 | |
| 食後2時間血糖値 mg/dl |
80~140未満 | 140~180未満 | 180~220未満 | 220以上 | |
日本糖尿病学会:糖尿病治療ガイド 2013-2014 より